女性特有の糖尿病初期症状とは?予防方法や更年期障害との違いを解説
祝日
診療
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 09:30-13:00 | ● | ● | ● | ー | ● | ★ | ー | ● |
| 14:30-18:00 | ● | ● | ● | ー | ● | ー | ー | ● |
※受付は15分前終了★9:30~13:30(13:15最終受付)
祝日
診療
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 09:30-13:00 | ● | ● | ● | ー | ● | ★ | ー | ● |
| 14:30-18:00 | ● | ● | ● | ー | ● | ー | ー | ● |
※受付は15分前終了 ★9:30~13:30(13:15最終受付)
女性特有の糖尿病初期症状とは?予防方法や更年期障害との違いを解説
2026/03/11

糖尿病は、女性にとってもひとごとではない病気です。
2024年の国民健康・栄養調査によると、糖尿病が強く疑われる女性は9.3%、予備軍を含めると17.5%。
つまり女性の6人に1人がすでにそのリスクを抱えています。にもかかわらず、糖尿病患者の約4割は自覚症状がないまま健診で初めて発見されるというのが現実です。
特に女性は、更年期によるホルモン変化・妊娠・月経周期など、男性にはないリスク要因を抱えています。
女性特有の糖尿病初期症状には、外陰部のかゆみ・膣カンジダの繰り返し・皮膚乾燥・慢性的な疲労感・頻尿・口渇などがあります。
これらは更年期障害の症状と重なりやすく、見過ごされがちです。エストロゲン(女性ホルモン)の低下がインスリン抵抗性を高めることで、40代以降の女性は糖尿病発症リスクが急上昇します。
気になる症状がある場合は、HbA1c・血糖値検査で早期確認することが重要です。
この記事では、女性特有の初期症状から更年期障害との見分け方、年代別のリスク、予防・治療まで、当院の専門医がわかりやすく解説します。
セルフチェックリストもご用意していますので、気になる症状がある方はぜひ確認してみてください。
女性と糖尿病、あなたが思うより身近な話です
糖尿病は、血液中のブドウ糖(血糖)が慢性的に高い状態が続く疾患です。
膵臓から分泌されるインスリンというホルモンが不足・機能低下することで、細胞がエネルギーとしてブドウ糖を取り込めなくなり、血糖値が上昇し続けます。
糖尿病が強く疑われる女性の割合は9.3%。「可能性を否定できない者」を合わせると17.5%にのぼります。(2024年 国民健康・栄養調査)これは20歳以上の女性の約6人に1人が糖尿病またはその予備軍であることを示しており、決して他人事ではありません。
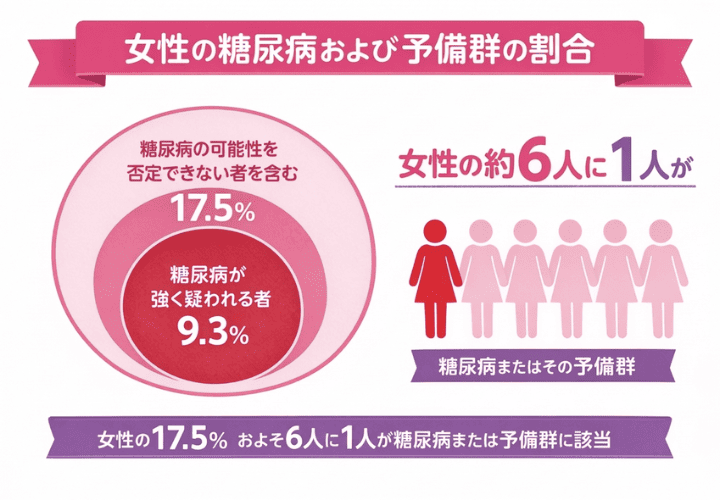
男性に多いイメージがある糖尿病ですが、実は女性も決して他人事ではありません。
特に40代以降の女性は、更年期によるエストロゲンの急激な減少に伴い、血糖コントロールが乱れやすくなるという生物学的な背景があります。
また、妊娠中に発症する妊娠糖尿病の既往がある場合、産後も将来的な2型糖尿病リスクが大幅に高まることがわかっています。
さらに重要なのが「自覚症状のなさ」です。糖尿病患者の約4割は自覚症状がないまま健診・検査で発見されるという実態があります(厚生労働省調査)。
更年期障害の症状(倦怠感・疲れやすさ・頻尿など)と糖尿病の初期症状が酷似しているため、「更年期だから仕方ない」と放置してしまうケースも非常に多く見られます。
当院(世田谷内科・糖尿病総合クリニック)では女性の糖尿病を専門的に診療しており、更年期外来との連携体制を整えています。
糖尿病の種類
糖尿病には大きく分けて3つのタイプがあります。
1型糖尿病は自己免疫反応により膵臓のβ細胞が破壊され、インスリンがほとんど分泌されなくなるタイプで、若い世代にも発症します。継続的なインスリン療法が必要です。
一方、2型糖尿病は糖尿病患者の95%以上を占め、遺伝的要因に加え、食事の乱れ・運動不足・肥満・ストレスなどの生活習慣が重なって発症します。女性ではとくに更年期以降のホルモン変化が大きな引き金となります。
そして女性特有のタイプとして妊娠糖尿病があります。妊娠中に初めて発見または発症する糖代謝異常で、胎盤から分泌されるホルモンがインスリンの働きを阻害することが原因です。
出産後は多くが正常に戻りますが、将来的な糖尿病発症リスクが継続して高い状態が続くため、注意が必要です(詳しくは糖尿病と妊娠についてもご参照ください)。
女性だけが気をつけるべき糖尿病の初期症状10選
糖尿病は初期段階では自覚症状が乏しく、「サイレントキラー」とも呼ばれます。
しかし女性の場合、ホルモンバランスや身体構造の違いにより、男性よりも早い段階で気付きやすい特有のサインが現れることがあります。
以下では、当院に相談が多い代表的な初期症状を解説します。
①外陰部・膣周辺のかゆみ・繰り返すカンジダ症
血糖値が高い状態が続くと、尿中に糖分が増え、カンジダ(真菌)が増殖しやすい環境が作られます。
その結果、外陰部・膣周辺のかゆみ、おりものの増加、繰り返す膣カンジダ症が起こりやすくなります。更年期の膣乾燥や乾燥による刺激と混同されることが多いですが、カンジダ症が何度も再発する場合は血糖値チェックが必要です。
婦人科でカンジダと診断を受けても再発を繰り返す方は、ぜひ当院の婦人科外来にもご相談ください。
②皮膚の乾燥・かゆみ・傷が治りにくい
高血糖が続くと血流が悪化し、皮膚のバリア機能や自然治癒力が低下します。
全身の皮膚が乾燥しやすくなり、かゆみが生じやすくなります。また、小さな傷や切り傷が通常より治りにくいと感じた場合も要注意です。特に手足の皮膚の乾燥やひび割れが気になる方は糖尿病の可能性を念頭に置いてください。
③頻尿・尿量の増加(多尿)
血糖値が高くなると、腎臓が過剰な糖分を尿として排出しようとするため、尿の量と回数が増えます(多尿・頻尿)。1日の尿量が2〜3リットル以上になること、夜間の排尿が増えることが特徴です。膀胱炎や更年期による頻尿との鑑別が重要で、血糖検査で判別できます。
④強い口渇・水分を多量に摂る(口渇・多飲)
多尿によって体内の水分が失われると、強い喉の渇き(口渇)が生じ、水やお茶を大量に飲むようになります。いくら飲んでも喉が渇く感覚が続く場合、高血糖のサインである可能性があります。
⑤慢性的な疲労感・倦怠感(疲れが取れない)
インスリンの機能が低下すると、食事で摂取したブドウ糖を細胞がエネルギーとして利用できなくなります。そのため、十分に食事をしていても疲れやすく、体がだるい状態が続きます。「更年期の疲れ」として見過ごされやすいため注意が必要です。
⑥体重の変化(急な体重減少または体重増加)
初期の糖尿病では、細胞がエネルギーとしてブドウ糖を使えないため、代わりに脂肪・筋肉を分解してエネルギーを補おうとします。その結果、食欲があるのに体重が減ることがあります。一方、インスリン抵抗性が高まると脂肪が蓄積されやすくなり、内臓脂肪型肥満(BMI上昇)につながるケースもあります。
⑦手足のしびれ・痛み(末梢神経障害)
高血糖が神経にダメージを与えると、手足のしびれ・ちくちくした感覚・痛みが現れます。初期は夜間に足先がしびれる程度ですが、進行すると感覚が鈍くなり、傷に気づきにくくなります。「手足のしびれ」を更年期症状と誤認するケースが多く、注意が必要です。
⑧視力のぼやけ・目のかすみ
血糖値が急激に変動すると、水晶体の形状が変化して一時的に視力がぼやけることがあります。これは糖尿病網膜症(進行した合併症)とは別の初期サインです。視力の変動を「眼精疲労」と決めつけず、血糖値も確認することが大切です。
⑨空腹感が強い・食後の異常な眠気
インスリンの機能が低下すると細胞がエネルギー不足になるため、食後にもかかわらず強い空腹感が続いたり、食後に急激な眠気に襲われることがあります。食後の血糖値が急上昇・急降下(血糖スパイク)することが原因です。
⑩月経不順・月経前の血糖値上昇
これは男性には存在しない、女性特有のサインです。月経前(黄体期)には黄体ホルモン(プロゲステロン)の影響でインスリン抵抗性が高まり、月経前に血糖値が上昇しやすくなります。月経前の強い疲労感・甘いものへの強い食欲・倦怠感が毎月繰り返される場合、血糖管理の観点からも確認が必要です。
糖尿病セルフチェックリスト
以下のチェックリストは、糖尿病の初期症状や発症リスクを自己確認するためのものです。医師による診断に代わるものではありませんが、3つ以上当てはまる場合は早めの受診を強くおすすめします。
- 喉が渇きやすく、水をよく飲む(口渇・多飲)
- トイレの回数が増えた(頻尿・多尿)
- 食欲があるのに体重が減っている
- 慢性的に疲れやすく、体がだるい(倦怠感)
- 手足がしびれたり、ちくちくする
- 視力がぼやける、目がかすむことがある
- 食後に強い眠気が出る
- 小さな傷が治りにくいと感じる
- 外陰部・膣周辺のかゆみが続く
- 膣カンジダ症を繰り返している
- 月経前に強い疲労感・甘いものへの食欲が毎回ある
- 更年期症状に加えて上記の症状がある
- 過去に妊娠糖尿病と診断されたことがある
- BMIが25以上(肥満)、または内臓脂肪が多い
- 運動習慣がほとんどない
- 甘い飲み物・糖質の多い食事が多い
- 睡眠不足・慢性的なストレスがある
- 喫煙習慣がある
- 健康診断を数年受けていない
- 親・兄弟姉妹に糖尿病患者がいる(遺伝リスク)
- 過去に血糖値やHbA1cで「高め」「要観察」と言われたことがある
- 高血圧や脂質異常症(高コレステロール)と診断されている
0〜2個:現時点でのリスクは低め。生活習慣を維持しましょう。
3〜5個:要注意。早めに血糖値・HbA1c検査を受けることをおすすめします。
6個以上:早急な受診が必要です。糖尿病の可能性があります。
更年期障害?糖尿病の初期症状との見分け方は?
更年期障害と糖尿病の初期症状は非常によく似ており、多くの女性が「これは更年期のせいかも」と思って放置してしまいます。当院でも「更年期だと思っていたが、検査をしたら糖尿病だった」という患者さんが少なくありません。ここでは両者の違いを明確に解説します。
| 症状・特徴 | 更年期障害 | 糖尿病の初期症状 |
|---|---|---|
| 主な発症年齢 | 45〜55歳(閉経前後) | 年齢を問わない(40代以降で急増) |
| 疲労感・倦怠感 | あり(ホルモン変動による) | あり(エネルギー不足による) |
| ほてり・のぼせ | あり(ホットフラッシュ) | なし |
| 頻尿 | あり(骨盤底筋の弱化) | あり(多尿・尿量が多い) |
| 口渇・多飲 | なし(または軽微) | あり(特徴的な症状) |
| 体重減少 | なし(むしろ体重増加傾向) | あり(食欲があるのに減る) |
| 皮膚のかゆみ | 膣乾燥によるかゆみ | 全身・外陰部のかゆみ |
| 手足のしびれ | 軽度(血行不良による) | あり(神経障害の初期) |
| 確認方法 | ホルモン検査(FSH・LH・E2) | 血糖値・HbA1c検査 |
最も重要な鑑別ポイントは「口渇・多飲・多尿が目立つかどうか」です。
強い喉の渇きと頻繁な排尿が更年期に伴う場合は少なく、これらの症状が目立つ場合は糖尿病の可能性が高いと言えます。また、更年期障害であっても同時に糖尿病を発症している「合併」ケースも珍しくありません。
いずれの場合も、血糖値・HbA1c検査で明確に鑑別できます。更年期に入った女性は、婦人科だけでなく内科・糖尿病専門医での検査も合わせて受けることを強くおすすめします。
当院の女性更年期外来では、両方の視点から診察・検査が可能です。
なぜ女性は糖尿病になりやすいの?
女性が糖尿病を発症しやすい背景には、男性とは異なるホルモン的・生理的な要因があります。これらを理解することで、ライフステージに合わせた効果的な予防が可能になります。
エストロゲン(女性ホルモン)の減少とインスリン抵抗性の関係
エストロゲンはインスリンの働きを助け、血糖値の上昇を抑える重要な役割を担っています。
閉経に向けてエストロゲンが急激に低下する更年期(45歳頃〜)には、このサポート機能が失われ、インスリン抵抗性(インスリンが効きにくい状態)が高まります。
その結果、同じ食事量でも血糖値が上がりやすくなり、膵臓が過剰にインスリンを分泌しようとして疲弊していきます。
また、エストロゲン低下は脂肪の蓄積パターンも変化させます。更年期以降は皮下脂肪型から内臓脂肪型へと移行しやすく、内臓脂肪の増加はさらにインスリン抵抗性を悪化させる悪循環を招きます。
月経周期と血糖変動
エストロゲンの影響は閉経後だけではありません。
現役世代の女性でも、月経周期に合わせて血糖値が変動することが知られています。月経前(黄体期)にはプロゲステロン(黄体ホルモン)の分泌が増加し、インスリン抵抗性が一時的に高まるため、血糖値が上昇しやすくなります。
特に1型糖尿病の女性では、約70%が月経前に血糖値が上昇し、月経開始日に急激に低下するという報告があります。2型糖尿病でも同様の傾向が見られることがあり、”月経前だけ血糖コントロールが乱れる”というパターンに気づいている女性も少なくありません。月経のたびに強い疲労感・甘いものへの強い欲求・倦怠感が繰り返される場合、血糖値の変動が関係している可能性があります。
また、糖尿病そのものが月経不順・無月経のリスクを高めることもわかっています。長期にわたる高血糖は女性ホルモンの分泌バランスを乱し、月経サイクルに影響を与える場合があります。
妊娠・出産が糖尿病リスクを高める
妊娠中は胎盤から分泌されるホルモンがインスリンの作用を阻害するため、一時的に血糖値が上がりやすくなります。これが妊娠糖尿病です。
出産後は多くの場合、血糖値は正常に戻りますが、妊娠糖尿病を経験した女性は産後5〜10年以内に2型糖尿病を発症するリスクが約7〜10倍高いとされています(国立国際医療研究センター)。
産後も継続的な血糖チェックが欠かせません。詳しくは妊娠中の糖尿病に関する解説記事もご参照ください。
生活習慣・ストレス・睡眠不足
現代女性が抱える仕事・育児・介護などの多重負担は、慢性的なストレスと睡眠不足を招きます。
ストレスホルモン(コルチゾール)はインスリンの働きを阻害し、血糖値を上昇させます。また、睡眠不足もインスリン抵抗性を高めることが複数の研究で示されています。
さらに、運動不足・筋肉量の低下は糖の消費能力を落とし、血糖値が高い状態を維持しやすくします。
遺伝的要因・家族歴
親や兄弟姉妹に糖尿病患者がいる場合、遺伝的な膵臓機能の弱さやインスリン分泌能力の低さが受け継がれることがあります。
遺伝的素因がある方は特に、生活習慣の維持・定期的な検査が重要です。
20代から60代まで、年代ごとに変わる女性の糖尿病リスク
糖尿病のリスクは年代によって大きく異なります。特に女性はライフイベントと連動してリスクが変化する点が特徴的です。自分の年代に合わせたチェックと対策を心がけましょう。
- 20〜30代

〇隠れ肥満・耐糖能異常
〇過度なダイエット
〇筋肉量の低下
〇1型糖尿病の発症
〇不規則な食生活
「糖尿病は肥満の人がなるもの」というイメージは誤りです。順天堂大学の研究では、日本人の痩せた若い女性に食後の血糖値が急上昇する「耐糖能異常(隠れ糖尿病)」が多いことが明らかになっています。少ない食事量と運動不足による筋肉量の低下が原因で、BMIが正常でも内臓脂肪が多い「隠れ肥満」は将来の発症リスクを高めます。急激な体重減少・強い口渇・頻尿が続く場合は、年齢に関わらず早めに受診してください。 - 30〜40代

〇妊娠糖尿病
〇産後の血糖管理
〇育児ストレス・睡眠不足
〇生活習慣の乱れ
〇将来の2型糖尿病リスク
妊娠中は胎盤から分泌されるホルモンがインスリンの作用を阻害するため、妊娠糖尿病を発症しやすい時期です。出産後に血糖値が正常に戻っても、妊娠糖尿病の既往がある女性は産後5〜10年以内に2型糖尿病を発症するリスクが約7〜10倍高いとされています。産後も育児によるストレスや睡眠不足が血糖コントロールを乱しやすいため、定期的な血糖チェックを継続することが大切です。 - 40〜50代

〇エストロゲン低下
〇インスリン抵抗性の上昇
〇内臓脂肪の蓄積
〇更年期障害との混同
〇糖尿病有病率の急上昇
エストロゲンの低下が始まる更年期は、女性の糖尿病発症リスクが最も急上昇する時期です。厚生労働省の統計では、女性の糖尿病有病率は50代から男性と急速に接近し、60代以降はほぼ同等になります。更年期症状(倦怠感・頻尿・ほてり)と糖尿病の初期症状が重なりやすく、見過ごされがちです。「更年期だから」と決めつけず、女性更年期外来で両方の視点から検査を受けることをおすすめします。 - 60代以降

〇インスリン分泌能力の低下
〇低血糖リスクの増大
〇合併症の進行
〇骨粗鬆症との併発
〇活動量・食欲の低下
加齢とともに膵臓のインスリン分泌能力は低下し、食欲の低下・活動量の減少・薬の影響なども重なって血糖管理が複雑になります。高齢女性では合併症リスクに加え、低血糖リスクにも特に注意が必要です。骨粗鬆症との併発も多く、転倒・骨折予防の観点からも血糖コントロールを続けることが健康寿命に直結します。個人の状態に合わせた血糖目標値の設定を、専門医と相談しながら継続していきましょう。
糖尿病と診断されたら何をすればいい?治療方法とは?
糖尿病の治療の基本は、食事療法・運動療法・必要に応じた薬物療法の3本柱です。特に2型糖尿病の初期段階では、生活習慣の改善だけで血糖値を大幅に改善できる場合があります。当院では患者さん一人ひとりのライフスタイルに合わせた個別の治療方針を提案しています。
血糖値を上げない食べ方のポイント

糖尿病の食事療法の基本は、1日の適正カロリーの範囲内で、栄養バランスのよい食事を規則正しく摂ることです。重要なのは「食事量を減らすこと」ではなく、炭水化物・タンパク質・野菜をバランスよく摂ることです。特に女性は以下の点を意識することが効果的です。
まず、食事の順番(ベジファースト)を意識します。野菜・海藻などの食物繊維を最初に食べることで、血糖値の急上昇(血糖スパイク)を抑えられます。
次に、糖質の量と質を管理することが大切です。白米・パン・麺類などの精製糖質は血糖を急上昇させやすいため、玄米・全粒粉パン・そばなどに置き換えるだけでも効果があります。
また、「忙しいから」と空腹時に菓子パンやお菓子だけで食事を済ませる習慣は要注意です。糖質だけを空腹時に摂ると血糖スパイクが起きやすく、インスリンへの負担が大きくなります。1日3食を規則正しく・バランスよく摂ることで、血糖値の乱高下を防ぐことができます。
更年期の女性は骨密度の低下リスクもあるため、カルシウム・ビタミンDを含む乳製品・魚・大豆製品を積極的に摂ることも推奨されます。
1日8,000歩を目標に。筋肉量をキープできるようにしましょう。

運動はインスリンを使わずに血糖を消費する最も効率的な方法です。日常的な目安として、1日8,000歩のウォーキングが血糖コントロールの改善と肥満防止に効果的とされています。通勤・買い物・家事のついでに意識的に歩数を増やすだけでも、継続的な効果が期待できます。
日本糖尿病学会は有酸素運動を週150分以上(1回30分×週5回など)行うことを推奨しています。ウォーキング・水泳・サイクリング・ヨガなど、関節への負担が少ない有酸素運動が女性には特に適しています。
さらに、筋肉量の維持・増加を目的としたレジスタンス運動(スクワット・軽いダンベル運動など)を週2〜3回組み合わせることで、基礎代謝が上がり血糖コントロールが改善します。前述の「痩せた若い女性の耐糖能異常」への対策としても、筋肉量を増やす運動は特に重要です。更年期以降も筋力トレーニングを継続することで、インスリンの効きを維持できます。
自由が丘・奥沢エリアにお住まいの患者さんからは「駅から当院まで徒歩で来ることを毎回の運動の一つにしている」というお声もいただきます。日常生活の中に自然に運動を組み込む工夫が継続のコツです。
インスリン・内服薬などの薬物療法
生活習慣の改善だけでは血糖コントロールが不十分な場合や、HbA1cが高い場合には薬物療法が行われます。2型糖尿病には経口血糖降下薬(メトホルミン・SGLT2阻害薬・DPP-4阻害薬など)が多く使用されます。1型糖尿病および重症の2型糖尿病ではインスリン注射が必要になります。
放置するとどうなる?糖尿病の合併症と女性特有のリスク
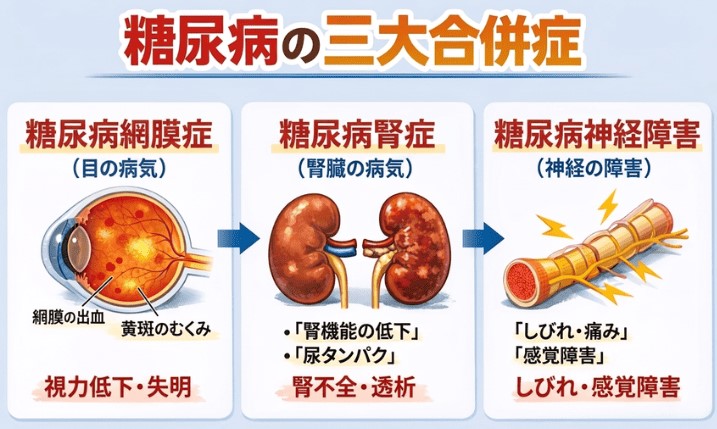
糖尿病を発見しても放置したり、血糖管理が不十分なまま経過すると、全身に深刻な合併症が生じます。「三大合併症」は糖尿病網膜症(目)・糖尿病腎症(腎臓)・糖尿病神経障害(神経)で、いずれも高血糖による血管・神経へのダメージが原因です。
糖尿病網膜症は進行すると視力低下・最悪の場合は失明につながります。日本における成人の失明原因の第2位です(日本眼科学会)。
糖尿病腎症は進行すると透析が必要になり、透析患者の原因疾患の第1位が糖尿病です(日本透析医学会)。糖尿病神経障害は手足のしびれ・感覚低下から始まり、進行すると足の壊疽(えそ)につながるリスクがあります。
女性特有のリスクとして、糖尿病は心血管疾患(心筋梗塞・脳卒中)リスクを男性以上に高めることが複数の研究で示されています。
また、骨粗鬆症リスクの増大・感染症への免疫低下(特に尿路感染・膣感染)も女性では顕著です。早期発見・早期治療こそが合併症を防ぐ唯一の方法です。
「糖尿病かもしれない..」
そうおもったら、世田谷内科・糖尿病総合クリニックへ

東急目黒線・大井町線「奥沢駅」から徒歩すぐ、自由が丘・奥沢エリアにある世田谷内科・糖尿病総合クリニックでは、糖尿病の専門医が女性患者さんの症状や不安に丁寧に向き合います。
当院で受診するメリット
電話予約: 03-6421-3803
LINEから質問をする or LINEから予約へ進む
女性特有の糖尿病初期症状に関するよくある質問
記事本文では触れられなかった、患者さんからよくいただく疑問にお答えします。
女性特有の初期症状として特に注意が必要なのは、外陰部・膣周辺のかゆみ、繰り返すカンジダ症、皮膚の乾燥や傷が治りにくいこと、慢性的な疲労感や倦怠感です。
これらは更年期障害と混同されやすいため、気になる症状があれば早めに内科・糖尿病専門医で血糖値・HbA1c検査を受けることが大切です。
更年期障害はほてり・のぼせ・発汗・気分の落ち込みが主症状で閉経前後に集中しやすいのに対し、糖尿病は頻尿・口渇・体重減少・空腹感・皮膚のかゆみが主症状で年齢を問わず現れます。
鑑別には血糖値・HbA1c検査が必須です。両方の症状が混在するケースも多く、女性更年期外来での総合的な診察が有効です。
はい、妊娠糖尿病の既往がある女性は、将来的に2型糖尿病を発症するリスクが約7〜10倍高いとされています(国立国際医療研究センター)。
産後も定期的な血糖検査を継続し、食事・運動習慣を整えることが重要です。詳しくは妊娠糖尿病のページもご参照ください。
はい、糖尿病は初期にはほとんど自覚症状がないことが多く、「サイレントキラー」とも呼ばれます。
倦怠感や頻尿を「疲れ」「体質」と見過ごすケースが多くあります。年1回の健康診断でHbA1cや血糖値を定期的にチェックすることが早期発見の鍵です。
詳しくは糖尿病の初期症状についてもご確認ください。
2型糖尿病は生活習慣の改善により血糖値を正常範囲にコントロールできる場合がありますが、一般的に「完治」という概念ではなく、継続的な管理が必要です。
早期発見・適切な治療と生活習慣改善により、合併症を防ぎ健康的な生活を維持できる可能性があります。当院の治療方針もご参照ください。
なります。特に若い女性のやせ型は「隠れ肥満(内臓脂肪型)」や過度なダイエットによる栄養不足が糖代謝を乱すことがあります。
また、1型糖尿病はやせ型にも発症します。BMIが正常範囲でも家族歴・疲労感・頻尿がある場合は検査を受けることをおすすめします。
更年期によるインスリン抵抗性の増大は一時的なものではなく、閉経後も継続します。
エストロゲン低下による代謝変化は恒久的であるため、更年期以降は血糖管理を生涯にわたって意識する必要があります。更年期を契機に生活習慣を見直すことが2型糖尿病の予防につながります。
【参考文献・参考URL】
本記事は以下の統計データを参考にしております。各参考文献の最新版をご確認ください。
厚生労働省「令和6年(2024年)国民健康・栄養調査報告」https://www.mhlw.go.jp/stf/newpage_66279.html
厚生労働省「令和元年 国民健康・栄養調査報告」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/eiyou/r1-houkoku_00002.html
日本糖尿病学会「糖尿病診療ガイドライン2024」
https://www.jds.or.jp/uploads/files/publications/gl2024/22.pdf
国立国際医療研究センター 糖尿病情報センター「妊娠糖尿病」
https://dmic.jihs.go.jp/general/about-dm/080/030/13.html
順天堂大学「日本人の若い女性における耐糖能異常と筋肉量の関係」関連研究
https://www.juntendo.ac.jp/news/00217.html
日本眼科学会「糖尿病網膜症」
https://www.nichigan.or.jp/public/disease/name.html?pdid=49
日本透析医学会「わが国の慢性透析療法の現況(2022年度)」
https://docs.jsdt.or.jp/overview/
日本産科婦人科学会「妊娠糖尿病の管理指針」
https://www.jsog.or.jp/
American Diabetes Association “Standards of Medical Care in Diabetes 2024” https://diabetesjournals.org/care/issue/47/Supplement_1
患者さんのための糖尿病ガイド(dminfo.jp)「女性の糖尿病」https://www.dminfo.jp/lifesupport/diabetes_jyosei/
関連する記事

妊娠糖尿病になりやすい人の特徴6選と注意するべき時期とは
記事はありません




















