子宮筋腫の前兆サインとは?10の初期症状と原因を解説
祝日
診療
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 09:30-13:00 | ● | ● | ● | ー | ● | ★ | ー | ● |
| 14:30-18:00 | ● | ● | ● | ー | ● | ー | ー | ● |
※受付は15分前終了★9:30~13:30(13:15最終受付)
祝日
診療
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 |
|---|---|---|---|---|---|---|---|---|
| 09:30-13:00 | ● | ● | ● | ー | ● | ★ | ー | ● |
| 14:30-18:00 | ● | ● | ● | ー | ● | ー | ー | ● |
※受付は15分前終了 ★9:30~13:30(13:15最終受付)
子宮筋腫の前兆サインとは?10の初期症状と原因を解説
2026/02/18

「最近、生理の量が増えた気がする」
「お腹がなんとなく張る」
そんな変化を感じながらも、忙しさや『たいしたことないだろう』と、受診を後回しにしていませんか?
子宮筋腫は、30代〜50代の女性の約20〜30%に見られるとされる、非常に身近な病気です。しかし初期には自覚症状が乏しく、気づかないうちに悪化していることも珍しくありません。
この記事では、子宮筋腫の「前兆・初期症状」10のサインと、7つの原因を、産婦人科専門医の監修のもとわかりやすく解説します。
子宮筋腫とは?その特徴と注意点
子宮筋腫(しきゅうきんしゅ)とは、子宮の筋肉層(平滑筋)にできる良性の腫瘍です。
「腫」の字があるため悪性(がん)と混同されることがありますが、子宮筋腫そのものは良性で、がん化することは基本的にありません。(0.1~0.3%未満の確立で子宮肉腫という悪性腫瘍が、筋腫と鑑別困難なことがあります。)
ただし「良性だから安心」とは言い切れません。
筋腫のサイズや位置によっては、強い月経痛・大量出血・貧血・不妊など、日常生活や妊孕性(妊娠しやすさ)に深刻な影響を及ぼすことがあります。
子宮筋腫は単発だけでなく複数個同時に発生することも多く、数ミリの微小なものから赤ちゃんの頭ほどの大きさになるケースまで、個人差が非常に大きい疾患です。
- 有病率→30代〜50代女性の約20〜30%(閉経前の女性で最も多い良性腫瘍)
- 好発年齢→30代〜閉経前(エストロゲンが分泌されている時期)
- 閉経後→エストロゲン減少により、多くは自然に縮小する
- 無症状のことも多く、健康診断や妊娠時の超音波検査で偶然発見されるケースも多い
種類で変わる!子宮筋腫の位置と症状の関係
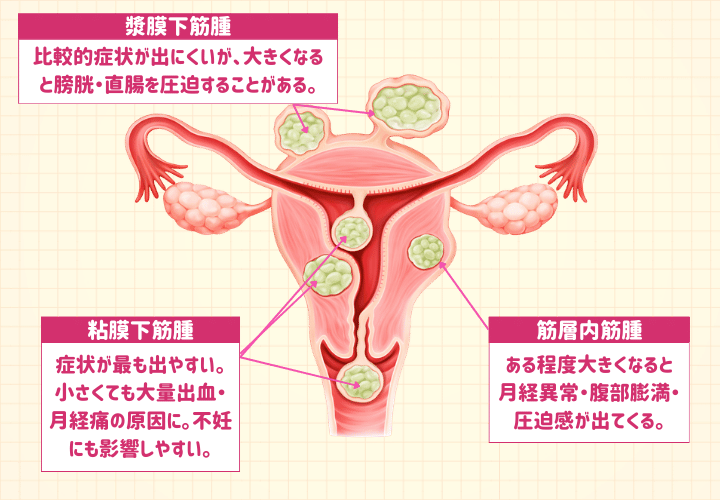
子宮筋腫は、できる位置によって大きく3種類に分類されます。どの種類かによって、症状の強さや種類が大きく異なります。
筋腫の種類によって症状の出方は大きく異なります。「症状がないから大丈夫」ではなく、定期的な婦人科検診で早めに発見することが大切です。
| 種類 | 位置 | 主な症状の特徴 |
| 粘膜下筋腫(内腔側) | 子宮の内側(内膜直下)に発生 | 症状が最も出やすい。小さくても大量出血・月経痛の原因に。不妊にも影響しやすい |
| 筋層内筋腫(壁の中) | 子宮筋層の内部に発生。最も多いタイプ | ある程度大きくなると月経異常・腹部膨満・圧迫感が出現 |
| 漿膜下筋腫(外側) | 子宮の外側に突出して発生 | 比較的症状が出にくいが、大きくなると膀胱・直腸を圧迫することがある |
子宮筋腫の前兆?実際の症状10選

あなたはいくつ当てはまりますか?
- 経血の量が以前より明らかに増えた
- 血の塊(レバー状)が出ることがある
- 生理痛が以前より強くなった・鎮痛剤が効きにくくなった
- 疲れやすい・めまいがするなど貧血のような症状がある
- 下腹部が膨らんできた気がする・重だるさを感じる
- 頻尿・残尿感・便秘が続いている
- 生理が8日以上続くことがある
- 妊娠を希望しているがなかなかできない・流産が続いている
- 性交時に痛みを感じるようになった
- 月経と関係なく骨盤・腰まわりに鈍痛がある
※1つでも当てはまる場合は、婦人科での検査をお勧めします。
子宮筋腫は「サイレントディジーズ(静かな病気)」とも呼ばれるほど、初期は無症状なことが多いです。
しかし体は必ずサインを出しています。以下の10の症状に心当たりがないか確認してみましょう。
子宮筋腫の疑いのある症状①
月経量の増加・経血の塊が出る
これが子宮筋腫の最も典型的な初期症状です。特に粘膜下筋腫は子宮内腔に突出するため、子宮の収縮を妨げ止血機能を低下させます。
「レバーのような血の塊が出る」「ナプキンを1時間おきに交換しなければならない」「夜用ナプキンを使っても漏れてしまう」といった経験がある場合は要注意です。
通常の月経量の目安は20〜140ml程度(正常な月経量は約20〜80mLとされ、80mLを超えると過多月経と定義されます)ですが、子宮筋腫があると大幅に超えることがあります。
子宮筋腫の疑いのある症状②
月経痛(生理痛)がひどくなった
もともと軽かった生理痛が急に強くなった場合、子宮筋腫が大きくなっているサインかもしれません。
筋腫が子宮の収縮を阻害したり内膜を歪めたりすることで、子宮がより強く収縮しようとし、強い痛みが生じます。
「鎮痛剤が効かなくなってきた」「市販薬では間に合わない」という場合も可能性があります。
子宮筋腫の疑いのある症状③
貧血・めまい・慢性的な倦怠感
大量出血が続くと鉄分が不足し、鉄欠乏性貧血が起こります。ゆっくり進行するため体質の問題と思い込んでいる方も多いです。
具体的には、朝起き上がるときにフラフラする、少し動いただけで息切れがする、集中力が低下して仕事がつらい、顔色が悪い・まぶたの裏が白っぽい、などがあります。
以前と比較して疲れやすくなったという慢性的な倦怠感が続く場合は、血液検査と婦人科検査を同時に受けることをお勧めします。
子宮筋腫の疑いのある症状④
下腹部・骨盤のふくらみ・重だるさ
筋腫が大きくなってくると、下腹部が膨らんで見えたり、ズボンのウエストがきつくなったりします。「太ったわけでもないのにお腹が出てきた」という方は一度受診を。
骨盤周辺の鈍痛・腰の重さ・下腹部の圧迫感も、筋腫が大きくなってきたときの典型的なサインです。
月経とは無関係に「常に下腹部が重い・張る」と感じる場合は要注意です。
子宮筋腫の疑いのある症状⑤
頻尿・残尿感・便秘
子宮は膀胱と直腸の間にあります。
筋腫が大きくなると前方の膀胱を圧迫して「頻尿・残尿感・尿漏れ」を引き起こし、後方の直腸を圧迫して「便秘・排便困難」が起こることがあります。
「泌尿器科で調べても異常なし」「便秘薬が効かない」という場合、子宮の問題が原因である可能性があります。 これらの症状は婦人科的な原因として見落とされやすいため、特に注意が必要です。
子宮筋腫の疑いのある症状⑥
月経の長期化(過長月経・不正出血)
通常の月経期間は3〜7日程度。筋腫があると月経が10日以上続く「過長月経」になることがあります。
「生理がいつまでも終わらない」という状態は貧血をさらに悪化させます。
月経以外の時期の不正出血(おりものに血が混じる・茶色いおりものが続く)も見られることがあります。不正出血は子宮がんのサインでもありえるため、必ず専門医を受診してください。
子宮筋腫の疑いのある症状⑦
不妊・流産のくり返し
子宮筋腫が子宮内腔を変形させていると、受精卵が着床しにくくなったり着床しても流産しやすくなったりします。
特に粘膜下筋腫は妊孕性(妊娠しやすさ)に最も影響を与えます。
不妊症や流産でお悩みの方は超音波検査で子宮の状態を確認することをお勧めします。 不妊治療を始める前に子宮の状態を把握しておくことが重要です。
子宮筋腫の疑いのある症状⑧
PMS症状の悪化・情緒不安定
大量出血による慢性的な鉄欠乏貧血が進むと、セロトニンなどの神経伝達物質の合成に支障をきたし、イライラ・抑うつ・集中力低下などのPMS(月経前症候群)症状が悪化することがあります。
「月経前になると急に気分が落ち込む」「イライラが以前よりひどくなった」という場合、婦人科に一度相談してみましょう。
子宮筋腫の疑いのある症状⑨
性交痛(セックスが痛い)
子宮筋腫が骨盤内で一定のスペースを占めることにより、性交時に子宮が圧迫されて痛みを感じることがあります。
特に漿膜下筋腫や大きな筋層内筋腫では、性交時の深いところでの痛み(深部性交痛)として現れることがあります。
「セックスが痛くなった」「以前はなかったのに痛みが出るようになった」という場合は婦人科を受診することをお勧めします。子宮内膜症との鑑別も必要です。
子宮筋腫の疑いのある症状⑩
骨盤・腰の慢性的な鈍痛
月経とは無関係に、常にじわじわと続く骨盤・腰まわりの鈍痛や圧迫感も、子宮筋腫のサインの一つです。
筋腫が骨盤神経を圧迫したり、大きくなることで周辺組織が引き伸ばされたりすることで痛みが生じます。 「整骨院に通っているが腰痛が改善しない」「いつもお腹が重い感じがする」という場合、婦人科的な原因が疑われます。
整形外科や内科では発見されにくいため、婦人科への受診を検討してください。
子宮筋腫ができる?考えられている主な原因7選

どんな人が子宮筋腫になりやすい?
- 30代〜50代(閉経前)の女性
- 母親・姉妹に子宮筋腫がある(家族歴)
- 出産経験がない、または1度しかない
- 初潮が早かった(11歳以前)
- 月経量が多め、または生理痛が強い
- 肥満傾向(BMI 25以上)
- 長期にわたりストレスの多い生活が続いている
- 睡眠不足が慢性的に続いている
- 婦人科検診を数年以上受けていない
※1つでも当てはまる場合は、定期的な検査をお勧めします。
実は、子宮筋腫の正確な発生メカニズムはまだ完全には解明されていません。現在の医学的知見では複数の要因が絡み合っていると考えられています。
「なぜ自分に筋腫ができたのか」を理解することで、生活習慣の改善やリスク管理にも役立ちます。
子宮筋腫の原因と考えられるもの①
エストロゲン(女性ホルモン)の過剰・長期曝露
子宮筋腫は「エストロゲン依存性腫瘍」とも呼ばれます。エストロゲンが筋腫細胞の増殖を直接促すことが明らかになっており、これが最大の原因です。
初潮前の女の子には子宮筋腫はできません。閉経後にはエストロゲンが減少し、多くの場合、筋腫は自然に縮小します。
これがエストロゲン依存性の強力な証拠です。 現代の女性は食生活の変化・初潮の早期化・出産回数の減少などにより、過去と比べてエストロゲンにさらされる総期間が長くなっています。これが子宮筋腫増加の一因ともされています。
子宮筋腫の原因と考えられるもの②
プロゲステロン(黄体ホルモン)の関与
エストロゲンだけでなく、プロゲステロン(黄体ホルモン)もまた筋腫の成長を促進する方向に働くとされています。
プロゲステロンが筋腫の成長に関与するかどうかは、現時点でも研究者の間で議論が続いており、エストロゲンほど明確なコンセンサスは得られていません。
ただし、エストロゲンとプロゲステロンの両方を抑制するGnRHアゴニスト療法が筋腫を縮小させる事実から、プロゲステロンも何らかの形で関与している可能性が示唆されています。
月経周期の乱れや、ホルモンバランスが崩れやすい30代・40代に発症しやすいのは、このホルモンの変動と深く関係しています。
子宮筋腫の原因と考えられるもの③
遺伝的要因・家族歴
母親や姉妹に子宮筋腫がある場合、発症リスクが高くなることが分かっています。
完全に遺伝する疾患ではありませんが、家族に筋腫のある女性は定期検診をより重視した方が良いでしょう。
遺伝子研究では、特定の染色体(特に12番染色体)の変異が筋腫の発生に関与している可能性が示されています。
ご家族、ご親戚で手術したという方は、30代から定期的なエコー検査を受けることを強くお勧めします。
子宮筋腫の原因と考えられるもの④
肥満・脂肪組織によるエストロゲン産生増加
脂肪細胞はエストロゲンを産生する能力を持っています。体脂肪率が高い(肥満傾向にある)女性は、脂肪組織からのエストロゲン産生によって血中エストロゲン濃度が高まり、子宮筋腫のリスクが上がります。
過体重〜肥満傾向(BMI 25〜35程度)の女性は、標準体重の女性と比較して子宮筋腫の発症リスクが高い傾向があることが、複数の研究で示されています。
肥満はそれ単独で子宮筋腫のリスク因子として認識されています。体重管理は婦人科疾患の予防という観点からも重要です。
子宮筋腫の原因と考えられるもの⑤
未産・出産経験なし
妊娠・授乳中はエストロゲンの分泌が著しく低下し、プロゲステロンが優位になります。この期間中は筋腫の成長が自然に抑制されます。
逆に言えば、出産経験がない・少ない女性はエストロゲンにさらされる機会が長くなるため、筋腫が発生・増大しやすい環境にあるとも言えます。
未産婦(出産経験のない女性)は、経産婦と比較して子宮筋腫のリスクが高いとされています。
子宮筋腫の原因と考えられるもの⑥
慢性的なストレス・睡眠不足
過度なストレスや睡眠不足が続くと、ストレスホルモンであるコルチゾールの分泌が増加します。
コルチゾールが慢性的に高い状態は、ホルモンバランス全体を乱し、エストロゲン優位の状態を作り出す可能性があります。
また、睡眠不足はメラトニンの分泌低下を招きます。メラトニンはエストロゲンの過剰産生を抑制する働きがあるとされており、睡眠不足によってエストロゲン優位な状態が続きやすくなります。
「仕事のストレスが多い」「睡眠が慢性的に足りない」という生活パターンは、子宮筋腫のリスクを高める原因になります。
子宮筋腫の原因と考えられるもの⑦
食生活・腸内環境の乱れ
赤肉(牛肉・豚肉など)を多く摂取している女性と子宮筋腫リスクの関連を示す研究があります。一方で、緑黄色野菜・果物・食物繊維の摂取が多い女性はリスクが低い傾向があります。
腸内環境の乱れも注目されています。
「エストロボローム」と呼ばれる腸内細菌の集合が、腸内でのエストロゲン代謝・再吸収に関与することが分かってきました。腸内環境が悪化すると、エストロゲンが腸から再吸収されやすくなり、体内のエストロゲン量が増加する可能性があります。
ビタミンD不足との関連も研究されており、日照不足・魚介類や乳製品の摂取不足がリスクに影響する可能性があります。
バランスのとれた食事と腸内環境の改善は、筋腫リスク低減のための重要な生活習慣です。
子宮筋腫を放置すると危険!悪化した際のリスクとは?
良性なら放置していても問題ないように思いますよね。実際に普段の生活であまり意識している女性も多くはありません。しかし、子宮筋腫を放置すると様々な不調に見舞われててしまうことも。
- 重篤な貧血
大量出血が続くと、動悸・息切れ・立ちくらみが日常的になり、輸血が必要になるケースも - 不妊・不育症
着床不全・流産リスクの増加。不妊治療の成功率にも影響 - 筋腫の急成長
妊娠・ストレス・ホルモン変化により急速に大きくなることがある - 手術規模の拡大
早期の小さな筋腫は薬物療法や小手術で対応できることも多いが、大きくなってからでは子宮全摘術が必要になることも - 肉腫化
子宮筋腫が悪性の「子宮肉腫」に変化する確率は非常に低いが、急激な増大は要精査
子宮筋腫に関する検査は世田谷内科へ

子宮筋腫は早期に発見できれば、経過観察や薬物療法など、体への負担が少ない選択肢で対応できるケースも少なくありません。一方で、症状が進行してからでは治療の選択肢が限られることもあります。
世田谷内科では、問診・内診に加え、経腹超音波検査や血液検査を通じて、子宮の状態や貧血の有無を総合的に評価します。必要に応じて専門医療機関との連携も行い、患者様一人ひとりの年齢やライフプランに合わせた適切な方針をご提案します。
「生理の量が増えた」「最近疲れやすい」「下腹部が重い」
そのサインは、体からの大切なメッセージかもしれません。
気になる症状がある方は、お一人で悩まず、まずは一度ご相談ください。早めの検査が、将来の安心につながります。
参考記事: 世田谷内科の婦人科外来について
子宮筋腫に関するよくある質問
子宮筋腫は、症状の出方や進行の仕方に個人差が大きい疾患です。特に初期は症状があいまいで、年齢、体質の問題と見過ごされやすいのが実情です。
ここでは、外来で実際によく寄せられる質問の中から、症状や原因に関する重要なポイントをわかりやすくまとめました。気になる項目があれば、ぜひ参考にしてください。
あります。
子宮筋腫は通常ゆっくり進行しますが、まれに筋腫内部の血流が低下して「変性」と呼ばれる状態を起こし、急激な下腹部痛が出ることがあります。
発熱や吐き気を伴うケースもあり、数日続く場合もあります。急な強い痛みは、卵巣の異常や他の腹部疾患でも起こり得るため、自己判断せず医療機関を受診することが大切です。
見つかることは珍しくありません。
子宮筋腫は位置によって症状が異なり、出血異常が目立たず、便秘や腹部の張り、排尿トラブルなどの圧迫症状がきっかけで判明する場合もあります。
特に大きな筋腫では周囲臓器への影響が出やすくなります。
頻尿のほかに、排尿しづらさや残尿感が強くなることがあります。
筋腫が大きくなると膀胱や尿管を圧迫することがあり、症状が長引く場合は画像検査で子宮の状態を確認することが望ましいです。
泌尿器科で異常が見つからない場合、婦人科的な原因が隠れている可能性も考えられます。
場合によっては関連します。
筋腫があると、子宮内の環境変化や微量出血により、おりものが増えたり茶色っぽく見えたりすることがあります。
ただし、感染症や子宮頸部の病変でも同様の症状が出るため、変化が続く場合は検査を受けましょう。
子宮筋腫の発生メカニズムは完全には解明されていません。
女性ホルモンが強く関与することは明らかですが、それ以外にも遺伝的要素、肥満、出産歴などが発症リスクに影響するとされています。
使用する薬剤や目的によって影響は異なります。
筋腫はホルモンの影響を受けるため、治療では出血量を抑える目的でホルモン療法が行われることがあります。
すべてのホルモン製剤が筋腫を大きくするわけではなく、症状や筋腫の状態に応じて適切な治療方針を考える必要があります。
一般的には、閉経後は女性ホルモンの低下に伴い筋腫は縮小傾向となります。
しかし、閉経後に急に大きくなる、あるいは新たな症状が出る場合は、慎重になる必要があります。筋腫以外の疾患も含めて検査を受けるとよいでしょう。
食事のみが直接の原因になるとは言えません。
しかし、肥満がリスク因子の一つとされているため、体重管理は重要です。野菜や食物繊維を多く含むバランスの良い食事を心がけることは、ホルモンバランスや全身の健康維持の観点からも大切です。
【参考文献】
- 日本産科婦人科学会「子宮筋腫診療ガイドライン」
- 日本女性医学学会誌
- UpToDate「Uterine leiomyomas (fibroids): Epidemiology, clinical features, diagnosis, and natural history」
- Williams Gynecology(McGraw-Hill)
- Plottel CS, Blaser MJ. Microbiome and malignancy. Cell Host Microbe. 2011
関連する記事

老眼改善対策におすすめの点眼薬、EVE+
記事はありません